一、HPV是什么?为何如此常见?
HPV即人乳头瘤病毒,是包含上百种亚型的病毒总称,主要通过性接触等亲密接触方式传播,因此在人群中具有高度流行性。流行病学数据显示,超过80%有性生活的人群,一生中大概率会感染HPV。不过无需过度恐慌,大多数HPV感染为暂时性,约90%的感染病例可在1-2年内被机体免疫系统自然清除,且多无明显临床症状。
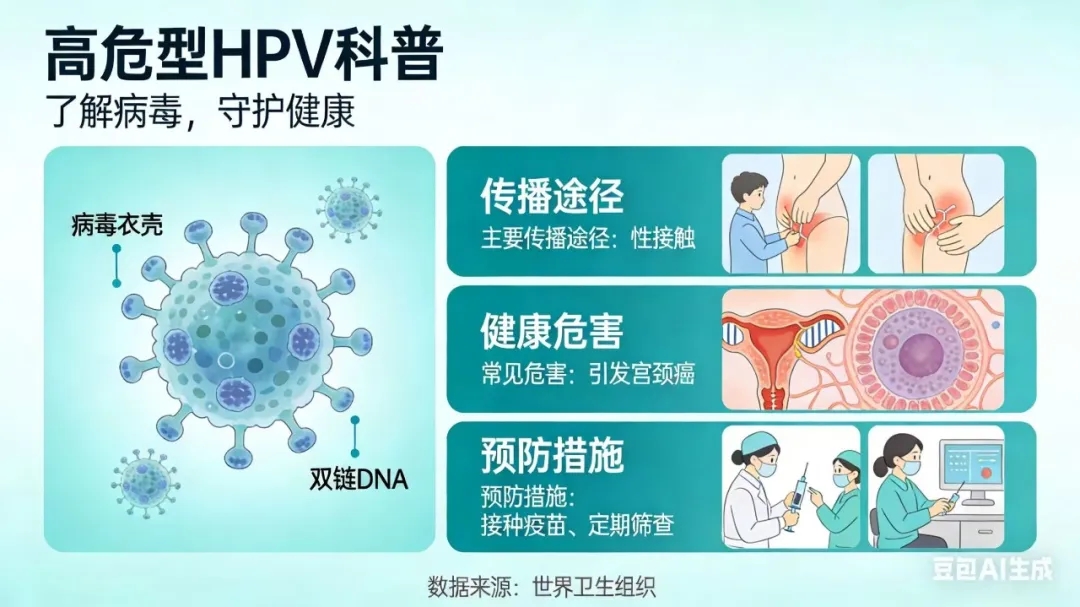
真正需要警惕的是高危型HPV的持续感染:若病毒在体内长期未被清除,可能逐步诱导宫颈上皮等组织发生异常增生,甚至引发癌前病变。这一病变进展过程通常较为缓慢,历时数年乃至十余年,但一旦演变为浸润性癌症,治疗的复杂性和干预难度将大幅增加。
二、传播途径
HPV的主要传播方式为性接触传播,包括直接性接触、密切的生殖器皮肤黏膜接触。需特别注意的是,安全套无法实现完全防护,因为病毒可能存在于安全套未覆盖的皮肤黏膜区域。
除主要传播途径外,以下间接传播方式虽概率较低,但仍存在感染可能。
●间接接触:在潮湿环境下,共用浴巾、内裤、马桶圈等个人物品,可能造成病毒传播;
●母婴传播:孕妇在分娩过程中,可能将病毒传给新生儿;
● 自体接种:患者搔抓患处病灶后,再接触身体其他部位,可能形成新的感染点。
三、科学预防HPV感染与宫颈癌
HPV感染后几乎无明显症状,许多感染者自身并不知情,也容易在无意间将病毒传染给他人。做好HPV感染和宫颈癌的预防,需从行为规范、疫苗接种、定期筛查多方面入手,其中《2023年中国子宫颈癌综合防控指南》明确提出的宫颈癌三级预防策略,是科学防控的核心准则:

日常防护中,我们可从自身做起,筑牢基础防线:树立健康防护意识,恪守健康的两性观念和家庭观念,做自己健康的第一责任人;保持个人清洁卫生,不与他人共用私人生活用品,性生活中正确使用避孕套;规律作息、适度运动,增强机体免疫力,减少HPV感染风险。
四、HPV疫苗及宫颈癌的筛查
HPV疫苗接种
HPV疫苗接种是宫颈癌一级预防的关键,也是预防HPV感染最有效的方法之一。疫苗通过诱导机体产生体液免疫反应,生成中和性抗体,从源头防止HPV初次感染,同时减少持续性HPV感染,从而阻断宫颈癌前病变的发生与发展。
目前中国境内已获批上市的HPV疫苗种类及接种相关信息如下:
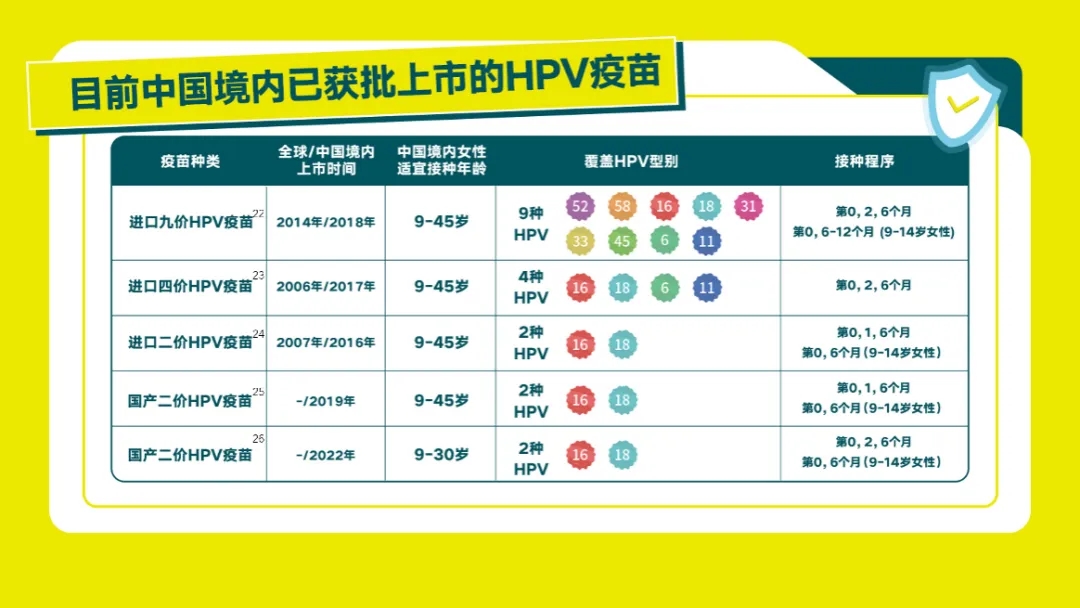
针对疫苗接种,大家常见的两个问题,答案十分明确:
• 未婚是否需要接种?越早接种,保护效果越好,青少年阶段接种免疫反应更强,抗体水平更高,保护作用也更持久;
• 已有性生活是否还有用?只要未感染疫苗覆盖的HPV亚型,接种疫苗依然能建立有效免疫保护,具有重要意义。
重要提醒:HPV疫苗是预防工具而非治疗药物,且无法覆盖所有HPV亚型,因此即便完成疫苗接种,后续仍需定期进行宫颈癌筛查。
定期筛查宫颈癌
如果说HPV疫苗是预防HPV感染的第一道防线,那么宫颈癌定期筛查就是及时发现病变、阻断癌症发生的关键安全网。临床中,不少女性无任何不适症状,却在体检中发现HPV阳性,甚至出现癌前病变,这是因为HPV相关病变早期几乎无明显不适,当出现接触性出血、阴道异常分泌物等症状时,病情往往已发展至中晚期,治疗难度大幅提升。
宫颈癌规范筛查主要包括两项,二者联合检测能显著提高病变异常发现率:
1. HPV DNA检测:识别高危型HPV的感染状态,科学评估个体发生宫颈癌及癌前病变的风险,为早期筛查和风险分层管理提供依据;
2. 宫颈细胞学检查(TCT):通过分析宫颈脱落细胞的形态变化,早期发现癌前病变及宫颈癌,实现及时干预。
筛查建议:30岁以上女性,推荐采用HPV+TCT联合筛查;筛查并非单次即可,规律随访、持续监测,比单一的检查结果更具参考价值。
温馨提示
HPV本身并不可怕,可怕的是因认知不足,错过最佳的预防和筛查时机。很多健康风险,都可以通过科学的方式提前预防、提前规避,主动关注,才是对自己最好的守护。

